Bien que le psoriasis soit une maladie courante et connue depuis longtemps, elle n’a pas encore été entièrement étudiée. Et le plus souvent, les patients ne savent pas du tout que le psoriasis n'est pas une infection bactérienne ou un champignon, mais une réaction non standard du système immunitaire, provoquée par des raisons inconnues. Les informations sur les causes et les symptômes du psoriasis seront très utiles aux patients, car elles les aideront à vaincre la maladie.
De quel genre de maladie s'agit-il ?
Le lichen squamosus est un autre nom du psoriasis, et ce nom caractérise parfaitement cette maladie. Le psoriasis se manifeste par la formation de plaques enflammées de différentes tailles sur la peau, densément couvertes d'épaisses squames cutanées.
Presque tout le monde a sûrement entendu parler d’une maladie comme le psoriasis. Et ce n'est pas surprenant, puisque le lichen squameux est assez répandu. Cette maladie est diagnostiquée chez 4 à 10 % de la population mondiale. De plus, les statisticiens qui collectent des informations sur la prévalence du psoriasis affirment que le nombre de patients est en constante augmentation.
Le lichen écailleux est connu des humains depuis l'Antiquité ; même les guérisseurs de la Grèce antique ont essayé de traiter cette maladie. L’histoire moderne de l’étude du psoriasis remonte à environ 150 ans. Mais pendant cette période assez longue, les chercheurs n'ont pas pu en apprendre suffisamment sur les causes et le traitement du psoriasis.
Prévalence généralisée, incertitude quant à l'étiologie (raisons de son apparition), traitement insuffisamment efficace - tout cela caractérise le psoriasis comme l'un des problèmes les plus difficiles de la dermatologie.
Aujourd'hui, les dermatologues considèrent le psoriasis comme une maladie systémique complexe associée à des perturbations du fonctionnement du système immunitaire, à l'échec des processus métaboliques et à l'apparition de troubles trophiques. Le résultat de ces échecs est des changements cutanés spécifiques.
Par conséquent, en répondant à la question de savoir ce qu'est le psoriasis, un dermatologue moderne répondra qu'il s'agit de troubles du trophisme et des processus métaboliques de la peau causés par un dysfonctionnement des systèmes du corps. Aujourd'hui, deux théories sur l'étiologie du psoriasis sont considérées comme les plus probables : génétique et virale.
- La théorie génétique a de nombreux partisans, puisque le psoriasis agit souvent comme une dermatose héréditaire ou familiale. Un examen approfondi des antécédents familiaux du patient confirme dans 60 à 80 % la présence de psoriasis sous une forme ou une autre chez les proches du patient. Cependant, chez certains patients, il n'est pas possible de confirmer le fait de l'origine héréditaire du psoriasis. Cette circonstance est la raison pour laquelle ces cas sont divisés en un groupe spécial, dans lequel la cause principale n'est pas des échecs génétiques, mais phénotypiques.
- La théorie virale, selon laquelle le psoriasis se développe à la suite d'une infection, a ses partisans. La confirmation des informations sur l'origine virale du psoriasis est la détection d'anticorps dans le sang des patients, ainsi que de « corps élémentaires » dans les cellules de l'épiderme. Selon cette théorie, le psoriasis se développe non seulement en cas d'infection par un virus, mais également en présence de certaines conditions.
Il existe d’autres théories expliquant l’apparition du psoriasis. Par exemple, endocrinienne, neurogène, métabolique, etc. Naturellement, toutes ces théories ne sont pas sans fondement et leur étude permet d'obtenir des informations plus importantes sur la maladie du psoriasis. Cependant, aujourd'hui, on sait déjà avec certitude que l'état des systèmes endocrinien et nerveux, ainsi que le fonctionnement du tractus gastro-intestinal, ne provoquent pas le psoriasis, mais ont un impact significatif sur l'évolution de cette maladie.
Par exemple, les pathologies affectant le foie conduisent à une forte diminution de la qualité de la purification du sang effectuée par cet organe. Et cela, à son tour, peut provoquer l’apparition de diverses lésions cutanées, dont le psoriasis.

Les pathologies affectant le foie (hépatite, cirrhose primitive, etc.) entraînent une dégénérescence des tissus de cet organe, c'est-à-dire que le foie est progressivement remplacé par du tissu conjonctif. En conséquence, le foie cesse de remplir ses fonctions de nettoyage. Extérieurement, cela se manifeste par un jaunissement des muqueuses et de la peau, et le développement de maladies cutanées, dont le psoriasis, est également possible.
Il existe également une relation inverse : le psoriasis s’accompagne souvent d’une dégénérescence graisseuse qui touche le foie. Par conséquent, lors du traitement de cette maladie de peau, il est important de suivre un régime alimentaire afin de ne pas alourdir inutilement le foie. Il est conseillé aux patients de limiter les aliments gras et d'éliminer complètement l'alcool.
Ainsi, malgré de nombreuses études, il n'a pas été possible d'obtenir une réponse exacte à la question de savoir ce qu'est le psoriasis. Cependant, les travaux continuent, il y a donc une chance que le mystère de cette mystérieuse maladie soit résolu et que nous en apprenions beaucoup sur la maladie cutanée du psoriasis.
Classement selon le système international
La maladie du psoriasis se manifeste sous diverses formes. Pour faciliter la navigation des spécialistes, une classification généralement acceptée du psoriasis est utilisée.
Le psoriasis est également inclus dans le système de Classification internationale des maladies (CIM). Aujourd'hui, la 10e révision du registre international des maladies est déjà utilisée, c'est pourquoi l'abréviation CIM 10 est utilisée. Les travaux sur la 10e révision de la classification internationale des maladies ont commencé en 1983 et se sont achevés en 1987.
Essentiellement, la CIM 10 est l’outil d’évaluation standard utilisé en médecine et en gestion des soins de santé. La 10e révision de l'ouvrage de référence est utilisée pour surveiller la prévalence de diverses maladies et autres problèmes liés à la santé publique.
Grâce à la version 10 de la CIM, il est possible de comparer les données sur la morbidité et la mortalité dans différents pays, ce qui permet d'obtenir des données statistiques et de systématiser les informations diagnostiques. Comme convenu par les membres de l'OMS, la CIM 10 est utilisée pour attribuer des codes à diverses maladies. Dans la version 10 du classificateur, des codes alphanumériques sont adoptés, à l'aide desquels il est pratique de stocker des informations sous forme électronique.
Tous les types de psoriasis sont inclus dans la CIM 10 et chacun d'eux se voit attribuer un code spécifique. En dermatologie, on distingue les formes et types de psoriasis suivants :
- Psoriasis commun (synonymes : vulgaire, simple, en forme de plaque). La maladie a reçu un code selon la CIM 10 – L-40.0. C'est la forme la plus courante, elle est observée chez 80 à 90 % des patients. Les principaux symptômes sont la formation de plaques surélevées au-dessus de la surface de la peau inchangée, recouvertes de squames de peau blanc-gris. Cette forme se caractérise par un léger pelage des écailles. Après leur retrait, une peau rouge enflammée apparaît, qui se blesse très facilement et commence à saigner. À mesure que le processus inflammatoire progresse, la taille des plaques peut augmenter considérablement.
- Psoriasis inversé. Il s'agit d'une maladie qui affecte les plis cutanés (surfaces de flexion). Pour cette forme de la maladie, le code CIM 10 est L83-4. La dermatose apparaît avec la formation de plis de taches lisses ou peu squameuses sur la peau. La situation s'aggrave lorsque la peau est blessée par friction. La maladie est souvent compliquée par une infection streptococcique ou un champignon associé.
- Psoriasis en gouttes. Cette forme de psoriasis se caractérise par la formation sur la peau d'un grand nombre de petites taches rouges ou violettes, en forme de gouttelettes d'eau. Selon la 10ème version du classificateur international, cette maladie a reçu le code L4. Le plus souvent, le psoriasis en gouttes affecte la peau des jambes, mais des éruptions cutanées peuvent également survenir sur d'autres parties du corps. Dans le même temps, on sait que le psoriasis en gouttes se développe comme une complication après des infections streptococciques - pharyngite, amygdalite, etc.
- Psoriasis pustuleux ou exsudatif – il s’agit d’une forme cutanée sévère, selon la CIM 10 elle reçoit les codes L1-3 et L 40.82. Caractérisé par la formation de cloques ou de pustules. La peau des lésions est enflée, rouge, enflammée et se décolle facilement. Si des champignons ou des bactéries pénètrent dans les pustules, le contenu des pustules devient purulent. Le psoriasis pustuleux affecte le plus souvent les parties distales des extrémités, mais dans les cas les plus graves, un processus généralisé peut se développer avec une éruption cutanée se propageant dans tout le corps.
- Arthrite psoriasique ou psoriasis arthropathique. Selon la 10ème version de la CIM, la pathologie est codée L5. Se manifeste par une inflammation des articulations. Le psoriasis arthropathique peut toucher tous les types d’articulations, mais dans la plupart des cas, les articulations des phalanges des orteils et des mains deviennent enflammées. Les articulations du genou, de la hanche ou de l’épaule peuvent être touchées. Les lésions peuvent être si graves qu'elles entraînent un handicap pour le patient. Par conséquent, vous ne devriez pas considérer le psoriasis comme une maladie exclusivement cutanée. Les types graves de psoriasis peuvent entraîner des lésions systémiques, un handicap, voire la mort du patient.
- Psoriasis érythrodermique. Type de psoriasis rare mais grave, selon la CIM 10, cette maladie a reçu le code L85. Le psoriasis érythrodermique se manifeste souvent de manière généralisée ; la zone affectée peut inclure la totalité ou la quasi-totalité de la surface de la peau. La maladie s'accompagne de démangeaisons, d'un gonflement et de douleurs intenses.
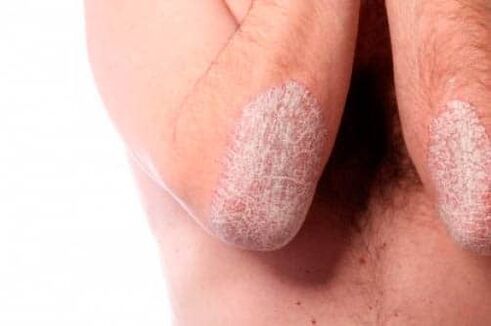
- Onychodystrophie psoriasique ou psoriasis des ongles. Selon la version 10 de la CIM, la maladie est codée L86. La pathologie se manifeste par des modifications de l'apparence des ongles des orteils et des doigts. Les ongles peuvent changer de couleur, devenir plus épais et commencer à se dégrader. Possibilité de perte complète des ongles.

Dans le psoriasis, la classification de la maladie prend en compte non seulement les types de maladie, mais également la gravité des symptômes :
- le psoriasis limité est une maladie dans laquelle moins de 20 % de la peau est touchée ;
- le psoriasis répandu affecte plus de 20 % de la surface du corps ;
- Lorsque presque toute la surface de la peau est touchée, on parle de psoriasis universel.
Si l’on considère tous les types de maladies, le psoriasis généralisé est plus fréquent que les autres formes.
Étapes du flux
Le psoriasis limité ou répandu passe par trois étapes au cours de son évolution : progressive, stable et régressive.
Le stade progressif du psoriasis se caractérise par les éléments suivants :
- l'apparition de nouvelles éruptions cutanées;
- croissance des plaques existantes ;
- l'apparition de nouveaux éléments de l'éruption cutanée au site des lésions cutanées (égratignures, écorchures);
- desquamation excessive des plaques existantes.
Les symptômes suivants sont caractéristiques du stade stationnaire du psoriasis :
- manque d'émergence de nouveaux éléments ;
- pelage modéré des éléments;
- aucun signe de croissance d’élément.

L'apparition de plis dans la couche cornée autour des éléments est le signe du passage du stade stationnaire à un stade régressif.
La phase de régression est caractérisée par les types de symptômes suivants :
- réduire l'intensité du pelage;
- résolution des éléments.
Après la résolution des plaques psoriasiques, des taches hypo- ou hyperpigmentées restent à leur place.
Le lichen squamosus se caractérise par une évolution longue avec des exacerbations périodiques. On distingue les types de psoriasis suivants :
- hiver (avec aggravation en automne et en hiver) ;
- été (avec exacerbations pendant la période chaude);
- le psoriasis non saisonnier est le type le plus grave, car il n'y a pas de lien clair entre les rechutes et les saisons de l'année, les périodes de rémission peuvent être pratiquement absentes.
Fonctionnalités de diagnostic
Si le psoriasis présente un tableau clinique typique, le diagnostic ne sera pas si difficile. Cependant, cette maladie est souvent maquillée sous d’autres pathologies.
Par exemple, le psoriasis des ongles est souvent confondu avec la mycose des ongles, car les manifestations externes aux premiers stades de ces maladies sont très similaires. Cependant, la mycose des ongles et le psoriasis sont de nature complètement différente, le traitement doit donc être différent.
Un non-spécialiste peut le confondre avec un champignon et un psoriasis cutané. Étant donné que les mycoses cutanées (champignons cutanés) se manifestent par des symptômes similaires - la formation de plaques squameuses. Par conséquent, si vous remarquez des symptômes suspects sur votre corps ou vos ongles, vous n'avez pas besoin de poser vous-même un diagnostic et de commencer à traiter le champignon à l'aide de remèdes pharmaceutiques ou populaires.
Si le diagnostic est erroné et qu'en fait la cause des symptômes n'est pas un champignon, mais le psoriasis, alors le traitement ne sera pas bénéfique, mais au contraire aggravera les symptômes.
Lors de la prise de contact avec un dermatologue, un test fongique sera effectué et un grattage sera effectué sur l'ongle ou la peau. Ensuite, le matériau résultant est placé dans un milieu nutritif. Si le champignon est présent dans le matériau, une grande colonie se développera dans quelques jours dans l'échantillon testé. Par l'apparence du matériau, il sera possible de comprendre quel type de champignon a causé l'infection.
Parfois, le psoriasis se complique de l’ajout d’infections secondaires, il peut s’agir d’une infection bactérienne ou d’un champignon. Ainsi, les patients qui modifient le tableau clinique (apparition d’écoulements purulents, changement de couleur des plaques, etc.)  Vous devrez subir périodiquement des tests de dépistage de champignons et d'autres agents infectieux.
Vous devrez subir périodiquement des tests de dépistage de champignons et d'autres agents infectieux.
Dans le processus de diagnostic, un certain rôle est attribué à un ensemble de phénomènes appelés triade psoriasique. Les phénomènes apparaissent séquentiellement lorsqu'un élément de l'éruption cutanée est gratté.
La triade psoriasique se manifeste ainsi :
- lorsqu'un élément de l'éruption cutanée est gratté, les squames sont éliminées sous forme de « chips » ;
- après avoir retiré les copeaux, un mince film transparent semblable au polyéthylène apparaît ;
- Lorsque le film est endommagé, un saignement localisé se produit.
Un dermatologue diagnostique le psoriasis, mais si nécessaire, le médecin peut orienter le patient vers des consultations avec d'autres spécialistes - rhumatologue, gastro-entérologue, chirurgien, etc.
Faits intéressants sur le psoriasis
Les gens connaissent le psoriasis depuis l’Antiquité. Même le nom de la maladie est venu dans notre langue du grec ancien. Durant la prospérité de l’Hellade antique, le mot « psora » désignait toutes les maladies de peau qui se manifestaient par des desquamations et des démangeaisons.
La première personne à écrire un traité détaillé sur le psoriasis fut un Romain nommé Cornelius Celsus. Dans le cinquième volume de son ouvrage « De medicina », un chapitre détaillé est consacré à cette maladie.
Ils connaissaient le psoriasis, mais cette maladie n’était pas évaluée sans ambiguïté, puisqu’on l’appelait soit la maladie « impériale », soit la maladie « du diable ».
Bien entendu, les anciens guérisseurs connaissaient très peu de choses sur le psoriasis. Jusqu’au XIXème siècle, cette maladie était souvent confondue avec d’autres affections cutanées. Le psoriasis a été identifié pour la première fois comme une forme nosologique indépendante en 1799. Cela a été fait par le dermatologue anglais Robert Willan, qui a identifié le psoriasis parmi un grand groupe de maladies cutanées se manifestant par des démangeaisons et des desquamations.
Non seulement les gens ordinaires, mais aussi les personnalités politiques de premier plan connaissaient le psoriasis. Par exemple, Winston Churchill, qui souffrait de cette maladie, a promis d'ériger un monument en or pur à une personne qui pourrait tout apprendre sur le psoriasis et proposer un traitement efficace contre cette maladie.
Idées modernes sur la maladie
Il faut dire que la science moderne ne sait pas grand-chose de cette mystérieuse maladie. Il existe diverses théories sur l’origine, ainsi que sur l’évolution et le traitement du psoriasis.
Voici quelques faits sur le psoriasis qui ne font aucun doute parmi les experts :
- Malgré le fait que les causes de la maladie ne soient pas claires, nous avons réussi à découvrir la nature du psoriasis. Cette maladie est auto-immune, c’est-à-dire qu’elle est causée par un dysfonctionnement du système immunitaire ;
- Autre fait établi concernant le psoriasis : la maladie peut être héréditaire. Cependant, ce n’est pas toujours le cas ; même si les deux parents sont malades, le risque de développer la maladie chez leur enfant est de 65 %. Dans le même temps, certains patients développent du psoriasis, même si aucun de leurs proches n'est malade ;
- Un fait intéressant concernant le psoriasis est que cette maladie est caractérisée par le phénomène de Koebner. Ce phénomène se manifeste par le fait que des éléments de l'éruption cutanée se forment sur les sites de lésions cutanées - égratignures, brûlures, engelures. Parfois, le psoriasis apparaît après un certain temps, au niveau des cicatrices ;
- Une observation importante qui nous permet d’obtenir plus d’informations sur le psoriasis est le lien entre cette maladie et les facteurs climatiques. Les exacerbations et les rechutes sont souvent programmées pour coïncider avec le changement de saison ;
- Les patients ont probablement remarqué dans la pratique le lien entre les exacerbations et le stress. Tous les patients doivent savoir avec certitude que la maladie récidive ou s'aggrave dans un contexte de tension nerveuse et d'anxiété ;
- un fait nouveau concernant le psoriasis est que la maladie peut débuter à tout âge, même si auparavant on pensait que le pityriasis versicolor apparaissait après 30 ans ;
- Il est important que tout le monde sache que le psoriasis n’est pas une maladie contagieuse. Même en cas de contact étroit avec un patient, il n'y a aucun risque d'infection ;
- Presque tout le monde a entendu parler du caractère incurable du psoriasis, et cela est vrai, puisqu’aucun traitement n’a été trouvé qui puisse garantir la victoire sur la maladie. Mais les patients doivent savoir que le psoriasis peut être contrôlé. Un traitement adéquat et rapide vous permet d'obtenir une rémission à long terme.
Méthodes modernes de traitement
En parlant de la maladie courante du psoriasis, nous ne pouvons manquer de parler du traitement de cette maladie courante. Il faut dire qu’il est impossible de guérir le psoriasis uniquement avec des comprimés ou des onguents.
Afin d'oublier pendant longtemps les manifestations du psoriasis, le patient, en étroite coopération avec le médecin, devra faire des efforts. Il faudra bien organiser la nourriture. Certains experts disent que vous ne pouvez oublier le psoriasis pour toujours qu'avec l'aide d'un régime alimentaire correctement formulé et d'un nettoyage régulier du corps.
Le médecin établira un schéma préliminaire selon lequel le traitement sera effectué. En règle générale, des méthodes de thérapie externe (pommades, crèmes) et systémiques (comprimés, injections) sont utilisées. De plus, des méthodes physiothérapeutiques seront utilisées et un traitement dans les centres de villégiature sera recommandé. Il est recommandé de traiter le psoriasis avec de la boue cicatrisante, de l'eau minérale et thermale.
Les centres de villégiature peuvent également proposer des méthodes de traitement non traditionnelles. Par exemple, avec l’aide des poissons qui vivent dans les sources thermales. Ces petits guérisseurs éliminent efficacement les squames mortes et désinfectent la peau, favorisant une guérison plus rapide.
Les stations peuvent proposer d’autres méthodes de traitement du lichen plan. Par exemple, thérapie par sangsues, bains et applications curatifs, soins solaires, etc.
Vous devrez vous préparer au fait que le schéma thérapeutique changera périodiquement. Puisque toutes les méthodes ne conviennent pas à un patient spécifique. Si les méthodes de traitement choisies n'ont aucun effet, elles devront être remplacées.
Les méthodes traditionnelles de traitement du psoriasis sont également largement annoncées. En effet, certains d’entre eux peuvent contribuer à obtenir une rémission. Cependant, lors du choix d'une méthode, vous devez faire preuve de bon sens afin de ne pas nuire à votre santé. En cas de doute sur une recette ou une recommandation, il est préférable de ne pas l'utiliser. Consultez votre médecin avant d'utiliser toute méthode de traitement.
Vous devez comprendre qu'il ne sera possible d'oublier pour toujours le psoriasis que si le patient lui-même et son environnement immédiat sont d'humeur positive. Seules la foi dans le succès et une attitude optimiste aideront à vaincre cette maladie mystérieuse et insidieuse.























